Опасная для жизни кожная болезнь пузырчатка. Как лечить пузырчатку: фото, причины, симптомы и лечение
Пузырчатка (Pemphygus; син. пузырчатка истинная, акантолитическая) – это аутоиммунное заболевание. Заболевание характеризуется образованием внутриэпидермальных пузырей, формирующихся в результате акантолиза. Поговорим в этой теме о том, как как выявить и как лечить болезнь.
Симптомы развития пузырчатки
Для болезни характерны генерализация высыпаний и неуклонно прогрессирующее течение, которое заканчивается летально в сроки от 6 мес до 1,5–2 лет (возможны отклонения, порой весьма значительные, как в ту, так и в другую сторону). Нарастающая тяжесть симптомов пузырчатки может прерываться ремиссиями различной степени выраженности и продолжительности. Симптомы болезни выявляются обычно у лиц 40–60 лет, преимущественно у женщин, однако не исключено поражение лиц любой возрастной групп.
Общие признаки пузырчатки
При генерализации кожных высыпаний отмечается ухудшение самочувствия и общего состояния больных. Наблюдаются следующие общие симптомы болезни:
слабость,
недомогание,
снижение аппетита,
бессонница,
лихорадка вплоть до 38–39°С,
отеки, особенно нижних конечностей.
В процессе развития заболевания к общим симптомам пузырчатки присоединяются вторичные инфекции, развивается кахексия, чему способствуют затруднение питания в результате поражения слизистых оболочек рта, значительная потеря белка (плазморея) и интоксикация. Без лечения больные умирают от вторичных инфекций, кахексии.
Симптоматика разных видов пузырчатки
Различают следующие разновидности болезни:
вульгарную,
вегетирующую,
листовидную,
эритематозную. Деление это относительно: возможны трансформация одной формы пузырчатки в другую, особенно на фоне кортикостероидного лечения пузырчатки, и сочетание различных форм.
Симптомы вульгарной пузырчатки
Пузырчатка вульгарная встречается наиболее часто. Заболевание начинается, как правило, с поражения слизистой оболочки рта, чему нередко способствуют грипп, ангина, удаление и протезирование зубов. Оно может оставаться изолированным от нескольких дней до 3–6 мес и более, затем в процесс вовлекается кожный покров.
Главным симптомом пузырчатки этого вида являются возникающие на слизистых оболочках небольшие пузыри. Вначале единичные, они могут располагаться на любом участке; со временем количество пузырей нарастает. Их тонкая и дряблая покрышка в условиях мацерации и непрерывного давления при жевании и движении языком быстро вскрывается, обнажая болезненные ярко-красные или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия.
При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах; сливаясь между собой, образуют обширные очаги поражения с фестончатыми очертаниями. Саливация усилена. Прием пищи затруднен или почти невозможен вследствие болей. При поражении гортани и глотки голос становится хриплым. На красной кайме губ эрозии покрываются серозными, геморрагическими или импегигинизированными корками. Тяжелый гнилостный запах изо рта преследует больного и окружающих. В стадии ремиссии эрозии слизистых оболочек рта заживают без рубцов.
Иногда начальные симптомы пузырчатки этого вида локализуются на слизистых оболочках половых органов. Конъюнктива глаз вовлекается вторично. Поражение кожного покрова начинается исподволь, с появления обычно в области груди и спины единичных пузырей. Со временем количество их увеличивается. Пузыри располагаются на неизмененном, реже эритематозном фоне; имеют небольшие размеры и серозное содержимое; через несколько дней они подсыхают в желтоватые корки, которые, отпадают, оставляя гиперемированные пятна, или при вскрытии пузыря образуются ярко-красные эрозии, выделяющие густой экссудат. Эрозии на этом этапе развития симптомов пузырчатки этого вида малоболезненны и быстро эпителизируются. Общее состояние больных остается удовлетворительным.
Эрозии как признак вульгарной пузырчатки
На смену высыпаниям. подвергшимся регрессу, появляются новые симптомы пузырчатки. Эта начальная фаза может продолжаться от 2–3 нед до нескольких месяцев или даже лет. Затем наступает генерализация процесса, отличающаяся быстрым распространением высыпаний по кожному покрову и переходом на слизистые оболочки рта и половых органов, если они не были поражены ранее. Высыпания становятся обильными, диссеминированными, при отсутствии лечения могут привести к тотальному поражению кожного покрова. В результате эксцентрического роста за счет отслаивания верхних слоев эпидермиса пузыри увеличиваются в размерах, достигая 3–4 см и более в диаметре; могут сливаться друг с другом; покрышка их дряблая, а содержимое – мутное.
Крупные пузыри под тяжестью экссудата принимают грушевидную форму – «симптом груши» при пузырчатке. Покрышки пузырей даже при легкой травме разрываются, что приводит к образованию эрозий. Эрозии имеют ярко-красную или синюшно-розовую окраску; покрыты серозным экссудатом, мягкими серовато-белыми или буроватыми налетами или рыхлыми корками, при насильственном отторжении которых возникает небольшая кровоточивость.
Характерными особенностями эрозий при симптомах пузырчатке являются тенденция к периферическому росту и отсутствие эпителизации. В результате периферического роста и слияния эрозии достигают больших размеров – до ладони взрослого человека и больше. На местах давления и трения (лопатки, ягодицы, крупные складки) они могут возникать без предварительного образования пузырей. Важной особенностью вульгарной пузырчатки, как и других форм истинной пузырчатки. является симптом Никольского, суть которого заключается в механической отслойке (отторжение и сдвигание верхних слоев) эпидермиса. Он вызывается путем трения пальцем (скользящее давление) внешне здоровой кожи как вблизи пузыря, так и в отдалении от него или путем потягивания обрывка покрышки пузыря, что приводит к отслойке верхних слоев эпидермиса в виде постепенно суживающейся ленты на внешне здоровой коже. Его модификацией является феномен Асбо-Хансена: давление пальцем на покрышку невскрывшегося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью.
Признаки вегетирующей пузырчатки
Пузырчатка вегетирующая отличается преобладанием вегетирующих элементов и более доброкачественным течением. Пузыри при симптомах пузырчатки этого вида, возникающие вначале, как и при вульгарной, чаще всего на слизистой оболочке рта, располагаются затем преимущественно вокруг естественных отверстий и в кожных складках (подмышечные ямки, паховые области, под молочными железами, межпальцевые складки, пупок, за ушными раковинами). При вскрытии пузырей, размеры которых, как правило, уступают таковым при вульгарной пузырчатке, на поверхности эрозий формируются сочные вегетации розово-красного цвета, мягкой консистенции, высотой от 0.2 до 1 см и более; поверхность их покрыта сероватым налетом, серозным или гнойным отделяемым, корками; ощущается зловонный запах.
На коже вне складок и на слизистых оболочках вегетации редкие, эволюция пузырей на этих участках такая же, как при вульгарной пузырчатке, однако на границе слизистых оболочек с кожными покровами (область губ, носа, половые органы, задний проход) вегетации часты. При регрессе вегетации подсыхают, уплощаются, эрозии подвергаются эпителизации, оставляя постэруптивную гиперпигментацию. Течение вегетирующей пузырчатки более длительное, чем вульгарной, могут быть полные и продолжительные (несколько месяцев и даже лет) ремиссии. Симптом Никольского при пузырчатке положительный лишь вблизи очагов. На внешне здоровой коже он выявляется, как правило, в терминальной стадии, при которой на фоне нарастающего ухудшения поражение кожи становится чрезвычайно сходным с проявлениями вульгарной пузырчатки.
Проявления пузырчатки листовидной
Пузырчатка листовидная (эксфолиативная) встречается реже вульгарной, но чаще вегетирующей, слизистые оболочки, за редким исключением, не поражаются. Для нее характерны плоские, с тонкой и дряблой покрышкой пузыри небольших размеров. Возникают они обычно на эритематозном фоне. Их покрышка быстро и легко разрывается даже при незначительном травмировании или под действием нарастающего давления пузырной жидкости. Образовавшиеся розово-красные эрозии поверхностные, с обильным серозным отделяемым, подсыхающим в пластинчатые корки.
Подобные корки при симптомах пузырчатки этого вида могут образовываться и без разрыва покрышки пузырей за счет подсыхания их содержимого. Тонкие пластинчатые корки напоминают листы бумаги, что объясняет название этой разновидности. Обычно корки не отторгаются, так как под ними продолжает отделяться экссудат, что приводит к образованию нового слоя корок. В результате формируются массивные слоистые корки. Болезнь пузырчатка часто начинается с поражения кожи лица, волосистой части головы, груди и верхней половины спины. Иногда оно ограничивается этими локализациями длительное время – месяцы и даже годы. Чаще отмечается быстрое распространение процесса по кожному покрову. Пораженная кожа диффузно гиперемирована, отечна, покрыта дряблыми пузырями, мокнущими эрозиями, чешуйками, слоистыми корками. Симптом Никольского при пузырчатке выявляется резко, включая внешне здоровую кожу.
Течение листовидной пузырчатки может быть длительным – до 2–5 лет и более. Общее состояние больных в течение многих месяцев, а порой и лет может оставаться удовлетворительным, но постепенно нарастают общая слабость, недомогание, и наступает летальный исход.
Симптомы эритематозной пузырчатки
Пузырчатка эритематозная (себорейная) начинается, как правило, с поражения лица или волосистой части головы с последующим распространением на грудь, межлопаточную область, крупные складки и другие участки кожного покрова. Слизистые оболочки и конъюнктива глаз вовлекаются редко.
Выявить симптомы пузырчатки этого вида помогут первоначальные высыпания, представленые розово-красного цвета бляшками диаметром от 2 до 5 см, с четкими границами, округлыми и не– правильными очертаниями. Их поверхность может быть покрыта белыми, сухими, плотно сидящими чешуйками, что придает этим высыпаниям сходство с очагами красной волчанки. Чаще поверхность бляшек покрыта жирными желтовато-коричневыми чешуйками и корками, делающими их сходными с проявлениями себорейной экземы, особенно в случае присоединения мокнутия и эрозирования.
Симптом Никольского при пузырчатке этого вида положительный или чаще слабоположительный, краевой. Со временем, от 2– 3 нед до 2–3 лет и более, выявляются при пузырчатке пузыри, аналогичные таковым при вульгарной и листовидной пузырчатке. Они начинают превалировать в клинической картине заболевания, что приводит к трансформации эритематозной пузырчатки в вульгарную или, чаще, в листовидную.
Диагностика симптомы пузырчатки
Диагноз истинной пузырчатки основывается на клинической симптоматике, характере симптома Никольского, результатах цитологического (клетки Тцанка), гистологического (интраэпидермальные пузыри) и иммунофлюоресцентных исследований (фиксация IgG в межклеточной субстанции эпидермиса и обнаружение циркулирующих «пемфигусоподобных» аутоантител в крови). Дифференциальный диагноз симптомов пузырчатки проводят с буллезным пемфигоидом Левера, герпетиформным дерматитом Дюринга, себорейной экземой, хронической язвенно-вегетирующей пиодермией.
Цитологические методы диагностики болезни
Важное место в диагностике симптомов пузырчатки занимает нарушение водного и особенно солевого обмена, о чем свидетельствует резкое снижение суточного выделения с мочой хлорида натрия. Цитологической особенностью истинной пузырчатки являются акантолитические клетки (клетки Тцанка), образующиеся в результате потери связи кератиноцитов между собой и используемые в качестве диагностического теста. Их выявляют в препаратах-отпечатках: материал со дна свежей эрозии кусочком ученической резинки, стерилизованной кипячением, переносят на предметное стекло, высушивают на воздухе, фиксируют и окрашивают гематоксилином и эозином.
Акантолитические клетки пузырчатки, размеры которых обычно меньше размеров нормальных клеток, имеют очень крупное ядро интенсивно-фиолетового или фиолетово-синего цвета, занимающее почти всю клетку. В нем заметны два или более светлых ядрышка. Цитоплазма резко базофильна, вокруг ядра она светло-голубая, а по периферии темно-фиолетовая или синяя. Акантолитические клетки могут быть единичными и множественными, образуя скопления или даже пласты. В начале, заболевания акантолитические клетки обнаруживаются не в каждом препарате; в разгаре болезни их много.
Цитологический метод облегчает распознавание симптомов пузырчатки, особенно если акантолитических клеток много и они выявляются повторно. Облигатный признак истинной пузырчатки – акантолиз, приводящий к формированию внутриэпидермальных пузырей. Гистологически они выявляются в виде горизонтальных трещин и полостей, содержимое которых включает фибрин, нейтральные лейкоциты, иногда эозинофилы и комплексы акантолитических клеток. При вульгарной и вегетируюшей пузырчатке полости располагаются супрабазально, при листовидной и эритематозной – в зоне зернистого слоя, нередко под роговым.
Особенности лечения пузырчатки
Основными лекарственными средствами являются кортикостероидные гормоны. Начальная доза преднизолона от 80 до 100 мг/сут обычно достаточна для купирования процесса. Иногда, однако, чтобы лечить пузырчатку, требуются более высокие дозы (до 200 мг/сут и более). При адекватно подобранной суточной дозе отчетливый терапевтический эффект наступает в течение 10–14 дней. Снижение суточной дозы, особенно высокой вначале, возможно сразу на 1/4–1/3 от первоначальной при купировании процесса, последующие 2 нед дозу, как правило, не меняют; дальнейшее снижение проводится медленно до минимальной поддерживающей. При достижении суточной дозы 20–30 мг дальнейшее ее уменьшение во избежание рецидива заболевания следует проводить с большой осторожностью. При таком подходе поддерживающая доза, чтобы лечить пузырчатку, может составлять 5,0–2,5 мг. Кроме преднизолона, при лечении пузырчатки используют Триамцинолон (Кенакорт, Полькортолон, Метилпреднизолон, Метипред, Урбазон, Дексаметазон, Бетаметазон в дозах, эквивалентных по действию Преднизолону.
Кортикостероидная терапия, продолжающаяся, как правило, долгое время, иногда многие годы, неизбежно сопровождается разнообразными осложнениями, включающими симптомокомплекс Иценко–Кушинга, ожирение, стероидный диабет, эрозивно-язвенную патологию пищеварительного тракта, гипертонию, тромбоз и тромбоэмболию, остеопороз, приводящий к перелому позвоночника, геморрагический панкреатит, бессонницу, эйфорию, депрессию, острый психоз, инфаркт миокарда, инсульт головного мозга, а также присоединение разнообразных инфекций. В целях профилактики осложнений рекомендуются диета, богатая белками и витаминами, с резким ограничением углеводов, жиров и поваренной соли; прием хлорида калия до 3 г в день; протекторов слизистой оболочки желудка, а также анаболических гормонов, витаминов группы В, при присоединении вторичной инфекции – антибиотиков и противокандидозных средств.
Дополнительные методы терапии пузырчатки
В качестве средств, дополняющих кортикостероидную терапию, особенно при тяжелых формах пузырчатки, лечить пузырчатку нужно с помощью препаратов метотрексат, азатиоприн и циклофосфамид, иммуносупрессивное действие которых общеизвестно. Метотрексат вводят внутримышечно по 25 мг с интервалами в 1 нед; на курс 6–8 инъекций. Число курсов и промежутки между ними определяются тяжестью заболевания. Азатиоприн и Циклофосфамид назначают внутрь соответственно по 50–250 мг (2,5 мг на 1 кг массы тела) и 100–200 мг в сутки.
Продолжительность применения цитостатиков зависит от терапевтического эффекта и их переносимости. К наиболее серьезным осложнениям при лечении пузырчатки цитостатиками относятся изъязвление слизистой оболочки пищеварительного тракта, нарушение функций печени, почек, поджелудочной железы, нарушения кроветворения, осложнения микробной, микотической, вирусной инфекциями, нарушения спермато– и овогенеза, алопеция.
С целью удаления циркулирующих аутоантител из организма и повышения чувствительности к кортикостероидным гормонам используют, особенно на начальных этапах заболевания, экстракорпоральные методы лечения пузырчатки:
плазмаферез,
гемосорбцию
и гемодиализ.
При выраженном угнетении Т-клеточного иммунитета лечить пузырчатку принято тактивином по 100 мкг подкожно через день (№ 10), далее по 100 мкг через 15 дней в течение 2–4 мес. Местное лечение при пузырчатке играет вспомогательную роль. Применяют растворы анилиновых красителей, кортикостероидные мази (Целестодерм V с Гарамицином, Гиоксизон и др.), 5% Дерматоловую или Ксероформную мазь.
Прогноз лечения пузырчатки
Прогноз при пузырчатке всегда серьезен. Профилактика рецидивов, помимо рационального лечения пузырчатки, включает щадящий общий режим, исключение простудных ситуаций, интенсивной инсоляции. Лечить пузырчатку нужно под постоянным диспансерным наблюдением.
Причины пузырчатки
Этиология болезни неизвестна. Наиболее перспективна теория, согласно которой симптомы пузырчатки вызываются представителем ретровирусов при наличии генетической предрасположенности. В основе патогенеза пузырчатки лежат аутоиммунные процессы, суть которых заключается в формировании аутоантител к цементирующей межклеточной субстанции и мембранам клеток шиповатого слоя под влиянием изменения их анти генной структуры. Они по своей природе принадлежат к IgG и в реакции прямой иммунофлюоресценции обнаруживаются в виде фиксированных комплексов антиген–антитело в межклеточных мостиках (в зоне соединения десмосом и тонофиламентов) эпидермиса, приводя к разрушению связи клеток между собой – акантолизу, чему способствует активизация эстеразных протеолитических систем под действием иммунных комплексов.
При постановке реакции непрямой иммунофлюоресценции в пузырной жидкости и сыворотке крови больных пузырчаткой также выявляются «пемфигусоподобные» аутоантитела. Наблюдается активизация В– и угнетение Т-клеточного иммунитета, снижение синтеза интерлейкина-2.
Одной из болезней, которая имеет аутоиммунный механизм развития, считается пузырчатка вульгарная. Ей свойственно появление пузырьков на слизистой оболочке, дерме. Если эти вскрыть, на их месте появятся розовые ранки.
Итак, давайте узнаем подробнее про симптомы и причины болезни пузырчатка вульгарная (обыкновенная), ее лечении у взрослых, детей и новорожденных.
Особенности болезни
Вульгарную пузырчатку в медицинском кругу знают, как наиболее популярную форму пузырчатки. Чаще болезнь встречается у старших пациентов, чей возраст находится в рамках 30 – 60 лет.
Первые проявления отмечаются на слизистой оболочке, выстилающей ротовую полость. Спустя некоторое время болезнь переходит на дерму. Если пузырьки появляются на половых органах женщин, во рту, они быстро лопаются.
О причинах, по которым в истории болезни может появится вульгарная пузырчатка, расскажем ниже.
Вульгарная пузырчатка (фото)
Причины возникновения
Обычно данная болезнь возникает при нарушении функционирования иммунитета. При этом организм вырабатывает антитела (IgG) к своим же клеткам, которые локализованы в шиповатом слое эпидермиса.
Десмосомы, которые связывают клетки эпидермиса, рушатся из-за воздействия аутоантител. При потере связей между клетками появляются пространства, заполненные межклеточной жидкостью. Так образуются акантолитические пузыри.
Про признаки пузырчатки расскажет видео ниже:
Симптомы
Зачастую развитие пузырчатки начинается со слизистых оболочек (рот, зев). Обнаружить их своевременно очень сложно, ведь эти пузырьки очень быстро лопаются. После их случайного вскрытия остаются лишь , которые болят и имеют характерный ярко-красный окрас. Если не приступить к лечению, происходит рост, слитие пузырьков. На этом этапе развития болезни наблюдаются такие симптомы:
- зловонный запах со рта;
- снижение аппетита из-за болезненности;
- эрозии на слизистой ротовой полости.
На эпидермисе пузырьки начнут проявляться спустя несколько месяцев после их образования на слизистой оболочке рта. Очень редко может отмечаться вокруг пузыря. Оно подобно тонкому ободку. Высыпания при этой патологии носят очаговый характер. Сыпь обычно проявляется в таких областях:
- паховые складки;
- спина;
- подмышечные области;
- грудь.
Вскрытие пузырьков происходит спустя несколько дней после их возникновения. Образовавшиеся эрозии отличаются ярко-розовым окрасом, большим размером, склонностью к сливанию. Пациента начинают тревожить такие признаки:
- появление гнойного отделяемого на эрозиях;
- боли;
- помутнение жидкости, скопившейся внутри пузырей;
- (она может развиться после присоединения инфекции).
Диагностика
Особо значимыми считаются механические симптомы, указывающие на акантолиз. Специалисты могут провести такие процедуры:
- Обнаружение симптома Никольского . Этот симптом заключается в отслаивании эпидермиса после легкого трения здоровой дермы.
- Обнаружение краевого симптома Никольского . Для этого нужно потянуть за кусочек шкурочки от лопнувшего пузыря. Симптом будет положительным, если эпидермис отслоится на значительное расстояние от эрозии.
- Обнаружение симптома Асбо-Хансена . Для его выполнения нужно надавить пальцем на пузырь. Ответ будет положительным при отслаивании эпидермиса в области периферии пузыря, росту его площади.
Чтобы подтвердить предполагаемый диагноз можно провести цитологическое исследование (метод Тцанка). Благодаря проведенной микроскопии мазка, который берется с дна ранки, можно обнаружить . Эти клетки присутствуют в шиповатом слое эпидермиса. На берут материал со свежего пузыря.
Также могут проводить иммунологические исследования (прямая/непрямая РИФ). Они необходимы для подтверждения/опровержения аутоиммунного характера болезни.
Лечение
 Единственный эффективный способ лечения этой болезни заключается в использовании медикаментов. В качестве вспомогательного способа можно воспользоваться терапевтическим.
Единственный эффективный способ лечения этой болезни заключается в использовании медикаментов. В качестве вспомогательного способа можно воспользоваться терапевтическим.
Терапевтическое
Наряду с применением медикаментов назначают экстракорпоральную гемокоррекцию. Для очистки крови чаще применяют:
- плазмофорез;
- гемосорбция.
Медикаментозное
Медикаментозная терапия предполагает использование таких групп препаратов:
- кортикостероиды (« », «Триамцинолон», « »);
- цитостатики (« », « » «Азатиоприн»).
Также необходимы антибиотики в случае присоединения инфекции. С целью профилактики осложнений, которые могут возникать вследствие кортикостероидной терапии, необходимо принимать медикаменты, оказывающие защитную функцию на стенки желудка («Нитрат висмута»).
Не стоит проводить лечение пузырчатки народными средствами без разрешения врача!
В этом видео Елена Малышева расскажет о лечении пузырчатки:
Профилактика вульгарной пузырчатки
После устранения признаков болезни следует подумать о ряде профилактических мероприятий, которые необходимы для предотвращения рецидивов. Они заключаются в:
- слежении за состоянием дермы;
- приемом витаминов, кальция, калия;
- слежении за проявлением побочных реакций после приема лекарств;
- контроле (регулярном) уровня сахара в моче, крови;
- контроле над протромбином.
Вульгарная пузырчатка в полости рта
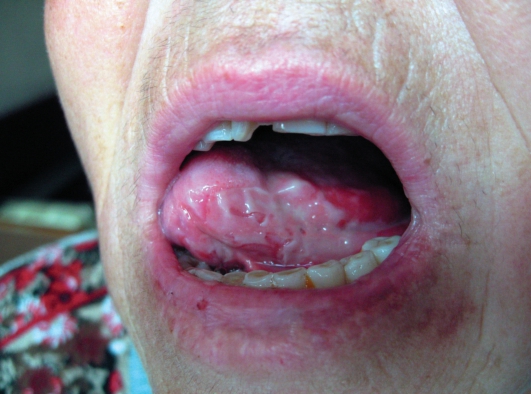
Осложнения
Из-за большого количества побочных эффектов у глюкокортикоидов возможны серьезные осложнения. Длительный прием этих препаратов может вызвать:
- атрофию надпочечников, прекращение производства организмом своих глюкокортикоидов;
- сбои в углеводном обмене, в дополнение к этому возникновение стероидного диабета;
- изменения в психическом состоянии (возникновение эйфории, маниакально-депрессивного );
- обострение (пептических);
- тромбофлебит;
- сбои в менструальном цикле;
- сбои в белковом обмене;
- замедление восстановительных процессов;
- нарушение жирового обмена;
- спонтанные переломы (они возникают из-за декальцификации костей);
- снижение иммунитета.
Прогноз
Если лечение начать своевременно (используя кортикостероиды), летального исхода избежать удается. Использование препаратов этой группы может спровоцировать развитие опасных осложнений в области внутренних органов, систем.
Кортикостероиды пациент должен будет принимать всю жизнь, но в незначительной дозировке. Многолетний прием таких медикаментов также может спровоцировать летальный исход.
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.Особенности клинического течения пузырчатки позволили клиницистам выделить следующие формы заболевания: вульгарную, эритематозную, вегетирующую и листовидную. Пузырчатка диагностируется при обнаружении акантолитических клеток в мазке-отпечатке и гистологическом выявлении расположенных внутри эпидермиса пузырей. В лечении пузырчатки основным является курсовое назначение глюкокортикостероидов, оно успешно сочетается с методами экстракорпоральной гемокоррекции: плазмофорезом, гемосорбцией, криоаферезом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис , от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии . Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки
 Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога , рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции : гемосорбцию , и . В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
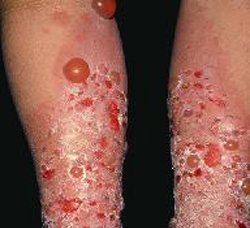
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи , клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову. В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах , недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных. В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии , отиты , флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса , при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
После 35 лет у некоторых мужчин и женщин может развиться заболевание с говорящим название пузырчатка. Болезнь поражает кожу или слизистые оболочки человека. Хотя признаков воспаления чаще всего заметить не удается, кожа покрывается крупными пузырями - буллами. Без своевременного лечения они сливаются в более крупные образования, захватывая все большее пространство.
К сожалению, точных причин возникновения болезни пока установить не удалось. Но известно, что пузырчатка - болезнь многоликая. Предполагают, что она может быть связана с вирусной природой или нарушениями водно-солевого обмена, неправильным обменом белка в организме. Некоторые специалисты считают, что это связанное с дефектом клеточных оболочек, поддерживающих контакт между клетками. Вероятно, именно причины возникновения обуславливают протекание симптомы которой могут разными. Они зависят от формы заболевания, его «лица».
Так поражает пузырями здоровую на вид кожу. Прозрачные образования могут быть наполнены желтоватой или кровянистой жидкостью. Когда они лопаются, образуются корочки или язвы. Даже после полного заживления на теле больного долгое время остаются коричневые пятна. Недуг сопровождается сильным жжением и зудом.
Вегетирующая пузырчатка протекает в более тяжелой форме. В процессе этого недуга большие пузыри могут возникать во рту, вокруг пупка, в подмышечных впадинах, на половых органах, в заднем проходе. Появившиеся пузыри очень болезненны, они мешают нормальному функционированию организма, затрудняя глотание, стул, мочеиспускание. После того, как пузыря вскроются, из них выделяется очень много гноя, а на теле остаются обширные, долго заживающие эрозии.
Пузырчатка себорейная локализуется на лице, напоминая своей формой бабочку. Пузыри при такой разновидности заболевания появляются не сразу. Сыпь, возникшая на лице, может в течение нескольких месяцев перемещаться на лопатки, живот, другие участки тела, вызывая сильный зуд, шелушение, отеки. Пузыри могут появиться спустя много времени, и тогда форма болезни становится внешне неотличимой от вульгарной пузырчатки.
Листовидная форма заболевания, при которой пузыри вялые, быстро вскрывающиеся, может привести к повышению температуры. Особенность протекания этой формы заключается в том, что изъязвление кожи поражает очень большие участки тела.
У детей самой распространенной формой болезни является вирусная пузырчатка, которой они заражаются в любое время года. Возбудителем является энтеровирус, который очень быстро распространяется при кашле или чихании или контакте с зараженным стулом. Хоть заболевание считается неопасным, оно может вызвать опухоль во рту, на конечностях. Обычно симптомы пропадают через неделю, но, чтобы последствия его не повлияли на общее заболевшего рекомендуется обязательно показать врачу.
Как же лечится пузырчатка? Болезнь требует комплексного подхода. Обычно дерматологи назначают комбинированное лечение гормональными препаратами (чаще всего преднизолом) и наружных мазей, например, бетаметазоном. Кроме этого, рекомендуется принимать цитостатические средства. Обычно заболевание хорошо поддается такому лечению. Однако в наиболее сложных случаях может потребоваться плазмоферез или процедуры, очищающие кровь. Дерматологи рекомендуют заболевшим придерживаться диеты, исключающей любую пищу, обладающую раздражающими эффектами.
Насколько опасна пузырчатка? Болезнь, которая диагностирована очень поздно, может перейти в затяжную стадию, при которой будет поражена большая пациента. Иногда случаются летальные исходы.
Истинная пузырчатка (pemphigus) (синоним: акантолитическая пузырчатка) - тяжелое хронически рецидивирующее, аутоиммунное заболевание кожи и слизистых оболочек, морфологической основой которого является процесс акантолиза - нарушение связей между клетками эпидермиса. Пузыри возникают вследствие акантолиза. Механизм иммунных нарушений полностью не установлен.
Пузырчаткой болеют люди всех национальностей, но чаще страдают лица еврейской национальности. Заболевание также часто регистрируется у средиземноморских народностей (греки, арабы, итальянцы и др.), в восточной Индии. Такая частая встречаемость пузырчатки, возможно, объясняется кровнородственными браками, допускаемыми у некоторых народностей. В большинстве научной литературы, посвященной проблеме пузырчатки, указывается на преобладание данного дерматоза среди женщин.
Причины и патогенез истинной пузырчатки
Несмотря на многочисленные исследования, этиология и патогенез пузырчатки остаются неизвестными. Существует множество теорий, объясняющих возникновение заболевания: теория задержки хлоридов, теория токсического происхождения, теория цитологических аномалий, теория нейрогенного происхождения, эндокринная теория, теория энзимного происхождения, теория аутоиммунного происхождения и др. Однако многие существующие теории являются устаревшими и имеют лишь историческое значение.
На основании имеющихся на настоящий момент иммунологических данных пузырчатка является аутоиммунным заболеванием, хотя причины нарушения функционирования иммунной системы при данной патологии остаются до конца неясными. Возможно, изменение иммунной системы происходит под влиянием экзогенных факторов при наличии генетических особенностей иммунной системы.
Данные по исследованиям клеточного иммунитета разнородные и в них отмечается увеличение IgG, аутоантител в сыворотке крови, снижение Т-клеточного иммунитета, снижение пролиферативного ответа на Т-клеточные митогены, такие как конканавалин А и фитогемагглютенин. Однако полученные данные имеют место только у пациентов с тяжелым и распространенным процессом.
Отмечается разница в продукции различных IgG у больных в острой фазе заболевания и в состоянии ремиссии. IgGl и IgG4 преобладают у пациентов с обострениями. Выявлено, что IgG пемфигусные антитела фиксируют как ранние (Clq, СЗ С4), так и поздние (СЗ-С9) компоненты комплемента. Ранние комплементы могут предварительно накапливаться в мембране кератиноцитов, что приводит к активации поздних под влиянием пемфигусных IgG. При этом происходит образование комплекса, нарушающего проницаемость мембран кератиноцитов.
Аутоантитела в сыворотке крови больных пузырчаткой направлены к антигенам межклеточной склеивающей субстанции (десмосомам) многослойного плоского эпителия, который коррелируется с активностью болезни.
В настоящее время известны три представителя класса десмоглеинов (Dcr). Это десмоглеин-1 (Dсr1), десмоглеин-2 (Dсr2) и десмоглеин-3 (Dcr3). Вес они кодируются генами, расположенными на 18-й хромосоме, что подтверждает их родство. Электронно-микроскопические исследования показали локализацию как Dсr1, так и Dcr3 в десмосомах. Оба десмоглеина хорошо представлены в многослойном плоском эпителии и связаны с дисульфидными связями с плакоглобулинами - белками десмосомальных бляшек. Dcr2 является наиболее распространенным белком десмосом и локализован в десмосомах неэпителиальных клеток.
Иммуногистохимическими исследованиями выявлено, что Dcr1 является антигеном для листовидной, a Dcr3 - для вульгарной пузырчатки. Такой подход к патогенезу пузырчатки позволяет категорически утверждать о наличии только двух ее форм: вульгарной и листовидной (поверхностной). Все остальные формы являются их вариантами.
Симптомы истинной пузырчатки
Клинически акантолитическую пузырчатку подразделяют на обыкновенную, вегетирующую, листовидную и эритематозную (себорейную, или синдром Сенира-Ашера).
Обыкновенная пузырчатка характеризуется высыпаниями вялых пузырей, располагающихся, как правило, на неизмененной коже и слизистых оболочках, с прозрачным содержимым. Пузыри быстро вскрываются с образованием болезненных эрозий, имеющих красную мокнущую поверхность, увеличивающихся даже при легкой травме. При трении эрозии могут возникать и на внешне неизмененной, коже, особенно вблизи пузырей (симптом Никольского). Высыпания могут располагаться на любом участке кожного покрова, но наиболее часто поражаются слизистые оболочки, складки кожи, а также участки, подвергающиеся травматизации. Примерно у 60 % больных процесс начинается в полости рта и длительное время может ограничиваться только этой областью, напоминая стоматит. Изолированные очаги поражения, иногда с вегетациями, гиперкератозом, особенно у детей, нередко имея значительное сходство с импетиго, себорейным дерматитом, розовым лишаем, буллезной многоформной экссудатавной эритемой и другими дерматозами, могут быть и на коже. С целью диагностики в таких случаях исследуют мазки-отпечатки с эрозивных поверхностей для обнаружения акантолитических клеток и проводят иммуноморфологическое исследование для выявления иммунных комплексов в зпилермисе.
Описываются смешанные формы с признаками пузырчатки и пемфигоида, а также варианты, имеющие сходство с герпетиформным дерматитом Дюринга. Заболевание развивается в среднем и пожилом возрасте, хотя может наблюдаться и у детей.
Вульгарная (обыкновенная) пузырчатка обычно имеет острый характер и у большинства больных (более 60 % случаев) начинается с поражения слизистой оболочки полости рта, являясь длительное время единственным симптомом заболевания. Возможно, начало заболевания с поражения слизистой оболочки половых органов, гортани, трахеи. Вначале появляются единичные или немногочисленные пузыри, часто располагающиеся в ретромалярной области, на боковой поверхности языка. Под влиянием нищи или зубов тонкая и дряблая покрышка пузырей быстро вскрывается и обнажаются ярко-красные эрозии, по периферии которых иногда можно наблюдать обрывки покрышек пузырей. Эрозированные участки слизистой рта очень болезненны: больные не могут жевать и глотать пищу, отмечается выраженная саливация, глубокие трещины в углах рта, не позволяющие его открывать. Больные с поражением слизистой полости рта иногда обращаются к стоматологу и длительное время получают лечение по поводу стоматита. Спустя 3-6 месяцев отмечается появление единичных пузырей на коже и при прогрессировании начинается генерализация процесса. Для пузырчатки характерно появление вялых пузырей (мономорфный характер сыпи) на видимо неизмененной, редко на эритроматозной коже. Пузыри могут быть мелкими или крупными, с серозным, а по прошествии некоторого времени - мутноватым, иногда геморрагическим содержимым. Со временем пузыри имеют тенденцию к периферическому росту, слиянию между собой с образованием крупных фестончатых очагов. Через некоторое время содержимое пузырей подсыхает, образуя желтоватые корки, при отпадении которых остаются гиперпигментированные вторичные пятна. При повреждении покрышки пузыря образуются ярко-красные болезненные эрозии с сочным красным дном, отделяющие густой экссудат, по периферии которых имеются обрывки покрышки пузыря. В этот период почти всегда положителен симптом Никольского (не только в непосредственной близости от очага поражения, но и на участках внешне неизмененной кожи). Суть этого феномена заключается в отслойке клинически неизмененного эпидермиса при скользящем надавливании на его поверхность. Модификацией симптома Никольского является феномен Асбо-Хансена: при надавливании пальцем на покрышку невскрывшегося пузыря увеличивается его площадь за счет акантолиза.
Феномен «груши» описал Н. Д. Шеклаков (1961): под тяжестью скопившейся в пузыре жидкости при выраженных явлениях акантолиза площадь основания его увеличивается и пузырь приобретает грушевидную форму. Движение больных из-за болезненности эрозии ограничено.
Пузыри могут появляться на отечном и эритематозном фоне и имеют тенденцию к группировке. Считается, что пузыри при обыкновенной пузырчатке возникают на неизмененной коже и клиническая картина имеет сходство с герпетиформным дерматитом Дюринга. В подобных случаях речь идет о герпетиформном пемфигусе. В литературе приводят следующие клинические, гистологические и иммуноморфологические критерии герпетиформного пемфигуса как варианта обыкновенной пузырчатки:
- герпетиформный характер высыпаний, сопровождающихся жжением и зудом;
- супрабазальный и субкорнеальный акантолизс образованием интраэпидермальных пузырей;
- выявление IgG в межклеточном пространстве эпидермиса.
В дальнейшем наряду с герпетиформными высыпаниями у больных все чаще появляются крупные вялые пузыри на внешне неизмененной коже, и клиническая картина принимает классические черты, свойственные вульгарной пузырчатке.
Эрозии медленно эпителизируются и после заживления очагов на слизистых оболочках и конъюнктиве рубцов не остается. В случае присоединения вторичной инфекции или при вовлечении в патологический процесс базальной мембраны на месте бывших очагов поражения образуются участки рубцовой атрофии или рубцы. Генерализация процесса часто сопровождается ухудшением общего состояния больных, отмечаются недомогание, слабость, бессонница, повышение температуры тела, иногда лихорадка. Если лечение не проводится, больные умирают от присоединения вторичной инфекции или кахексии.
Гистопатология. В очагах поражения отмечаются утрата межклеточных мостиков, в глубоких слоях эпидермиса - акантоз, формирование внутриэпидермальных полостей. В пузырях содержатся круглые акантолитические клетки Тцанка. В межклеточных пространствах эпидермиса выявляют антитела класса IgG.
Гистогенез. В основе акантолиза лежат изменения в цементирующей субстанции, находящейся в непосредственном контакте с наружным слоем плазматической мембраны эпителиоцитов и в большем количестве в десмосомах. Установлено, что в первичном повреждении цементирующей субстанции играют большую роль иммунные нарушения. Методом прямой иммунофлюоресценции выявлены в коже антитела типа IgG. локализующиеся в межклеточных промежутках эпидермиса. Методом непрямой иммунофлюоресценции выявлены антитела против компонентов межклеточной цементирующей субстанции эпидермиса при обработке люминесцирующей aнти-IgG-сывороткой человека. Обнаружен также С3-компонент комплемента, что позволяет отнести это заболевание к иммунокомплексным.
Механизмы иммунных нарушений при пузырчатке пока не установлены. Считается, что основная патогенетическая роль принадлежит циркулирующему в крови антигену к десмоглеину III, который представляет собой гликопротеин в комплексе с плакоглобином и является медиатором клеточной адгезии в области десмосом. Предполагается, что началу реакции антиген-антитело, способствующей акантолизу предшествует активация протеаз и активатора плазминогена. Путем иммунохимического анализа эпидермальных антигенов Е.П. Матушевской (1996) выявлен ранее не изученный антиген - водорастворимый глобулин кожи а2-BГK. Кроме того, в пузырной жидкости обнаружены два специфических белка а2-ГПВП-130 и а2-ГПЛП-160, ассоциированных. соответственно, с обыкновенной и листовидной формами пузырчатки. Указывается на повреждение иммунной системы на различных уровнях, включая тимус и кожу, возможную роль генетических факторов, предполагающуюся на основании семейных случаев заболевания, данных об учащении обнаружения некоторых антигенов тканевой совместимости. В частности, установлена ассоциация заболевания с НLA-A10, НLА-А26, HLA-DRW6, HLA-DRW4, BW38. Полагают, что носители DRw6 серотипа имеют повышенный в 2.5 раза риск развития заболевания, а предрасположенность к заболеванию пузырчаткой связана с неравновесным сцеплением с DQw3 и DQwl аллелями локуса DQ. Обнаружен новый аллель (PV6beta) этого же локуса и предложена проба с PV6beta - аллель специфическим олигонукдеотидом для диагностики заболевания на ранних стадиях или в атипичных случаях. Роль вирусной инфекции не доказана. В основном изменяется В-клеточный иммунитет, но при длительном течении развивается также дефект Т-клеток. Выявлена недостаточность синтеза интерлейкина-2. Вегетируюшая пузырчатка отличается наличием в области эрозий папилломатозно-веррукозных разрастаний, локализующихся преимущественно в складках кожи и периорифициально. У некоторых больных очаги поражения могут быть сходными с таковыми при вегетирующей пиодермии за счет появления вегетации з пустулезных элементах (вегегирующий пемфигус Аллопо). Дифференциально-диагностическим признаком в таких случаях является обнаружение методом прямой иммунофлюоресценции IgG, образующих иммунные комплексы с антигеном в эпидермисе. Вегетирующая пузырчатка этого типа протекает более благоприятно, чем классический вариант Неймана.
Патоморфология. Акантоз с удлинением эпидермальных выростов и сосочков дермы и пролиферацией клеток эпителиальных тяжей. В области веррукозных вегетации - акантоз, папилломатоз, внутриэпидермальные абсцессы, содержащие эозинофильные гранулоциты. Наличие этих абсцессов характерно для вегетируюшей пузырчатки. При типе Аллопо в очагах, представляющих собой пузыри-пустулы, наблюдается акантолиз с образованием вокруг пустул маленьких надбазальных шелей. Полости заполнены эозинофильными гранулоцитами и акантолитическими клетками.
Для обеспечения правильной диагностики необходимо биопсировать кожу из очага поражения со свежими, преимушестпенно маленькими пузырями. Ранними признаками пузырчатки являются межклеточный отек эпидермиса и деструкция межклеточных мостиков (десмосом) в нижних участках мальпигиева слоя. В результате потери связи между эпителиоцитами (акантолиз) образуются сначала щели, а затем пузыри, локализующиеся преимущественно надбазально. Назальные клетки, хотя и теряют связь друг с другом, остаются прикрепленными к базальной мембране. Полость пузыря, как правило, содержит округлые акантолитические клетки с большими гиперхромными ядрами и бледно окрашенной цитоплазмой. Акантолиз может наблюдаться и в эпителиальных влагалищах фолликулов волос, где, как и в эпидермисе, формируются щели, преимущественно над базальным слоем. В старых пузырях происходит: регенерация эпидермиса, дно их покрыто несколькими слоями эпителиальных клеток. В местах отторжения покрышки пузыря дно его выстлано клетками базального слоя. В процессе заживления отмечают пролиферацию сосочков дермы и удлинение, иногда значительное, эпидермальных выростов. В этих случаях гистологическая картина напоминает вегетирующую пузырчатку. В дерме воспалительные изменения могут быть ярко выраженными. Инфильтрат состоит из эозинофильных гранулоцитов, плазмоцитов и лимфоцитов.
Аналогичные изменения находят на слизистых оболочках. При поражении слизистой ободочки полости рта очень трудно иссечь целый пузырь, поэтому для диагностики пользуются мазками-отпечаткам и. в которых после окраски по методу Романовского-Гимзы находят акантолитические клетки (тест Тцанка). Однако этот тест только дополняет, но ни и коем случае не заменяет гистологического исследования При электронно-микроскопическом исследовании кожи в области пузыря и в клинически неизмененных ее участках обнаружены основные изменения в области межклеточных контактов. В начальных стадиях образования акантолиза выявлены изменения в межклеточной субстанции почти на всем протяжении мальпигиева слоя, что ведет к потере способности образовывать десмосомальные связи. Клетки, потерявшие между собой связь, округляются, количество тонофиламентов в них уменьшается. они концентрируются вокруг ядра, затем подвергаются лизису и исчезают.
Гистогенез этого вида пузырчатки такой же, как и обычной пузырчатки.
Листовидная пузырчатка характеризуется поверхностным расположением пузырей, в результате чего они клинически мало заметны, быстро покрываются чешуйко-корочками, часто слоистыми из-за повторного образования пузырей под ними. Процесс обычно генерализованный, в отличие от обычной пузырчатки протекает с воспалительной реакцией, что предает очагам поражения сходство с эксфолиативной эритродермией, псориазом, себорейным дерматитом и другими дерматозами. Слизистые оболочки поражаются редко. Симптом Никольского резко положительный, при травмировании возникают обширные эрозивные поверхности. Прогноз при этой форме менее благоприятный, чем при обыкновенной пузырчатке.
Патоморфология. В свежих очагах акантолиз происходит обычно и зернистом слое или непосредственно под ним с образованием пузырей субкорнеальной локализации. Явления акантолиза могут быть как в основании, так и в покрышке пузыря. Иногда вследствие акантолиза роговой и частично зернистый слой могут отделяться без образования пузыря. В окружности щели эпидермоциты не имеют десмосом и наблюдается тенденция к их отделению, в результате чего щели могут образоваться и в средних отделах эпидермиса. Возможно отделение всего эпидермиса над базальным слоем. В старых очагах при более доброкачественном течении болезни обычно наблюдаются акантоз, папилломатоз и гиперкератоз, иногда с гиперкератотическими пробками в устьях волосяных фолликулов. В участках гиперкератоза могут наблюдаться пикноз с гетерохромией отдельных клеток, напоминающих по внешнему виду "зерна" при болезни Дарье, в дерме умеренно выраженный инфильтрат, иногда с наличием эозинофильных гранулоцитов.
Гистогенез. В основе образования пузыря при листовидной пузырчатке также лежит акантолиз, возникающий в результате патологической реакции антиген-антитело, но аутоантитела направлены против иного, чем при указанных выше видах пузырчатки, антигена, а именно десмоглеина I - другого важного белкового компонента десмосом в комплексе с плакоглобином I. Кроме того, в развитии пузырей может играть роль так называемый эозинофильный спонгиоз, выявляющийся в эпидермисе в самых ранних стадиях патологического процесса, иногда до развития акантолиза, напоминающий морфологически герпетиформный дерматит Дюринга. При электронной микроскопии в этот период болезни обнаруживают растворенный межклеточный цемент и уменьшенное число десмосом. Тонофиламенты располагаются перинуклеарно, как при дискератозе. При этом виде пузырчатки в межклеточных промежутках эпидермиса выявляют аутоантитела, идентичные таковым при обыкновенной пузырчатке.
Эритематозная пузырчатка рассматривается нами как ограниченный вариант листовидной пузырчатки, однако имеется мнение, что это самостоятельная форма пузырчатки или сочетание пузырчатки с красной волчанкой. На это указывают клинические и морфологические признаки, свойственные обоим заболеваниям. Очаги поражения располагаются преимущественно на спине, груди и в межлопаточной области. Они имеют клинические признаки пузырчатки (пузыри), красной волчанки (эритема, иногда атрофия) и себорейного дерматита (наслоение чешуйко-корок) могут напоминать также импетиго, экссудативный псориаз. Симптом Никольского положительный, часто наблюдаются изменения на слизистых оболочках.
Патоморфология. Изменения аналогичны листовидной пузырчатке. В старых элементах отмечаются фолликулярный гиперкератоз с акантолизом и дискератозом в зернистом слое. При клиническом сходстве красную волчанку дифференцируют от эритематозной пузырчатки только гистологически. Акантолиз и локализация пузыря в зернистом слое эпидермиса, незначительные воспалительные инфильтраты в дерме при эритематозной пузырчатке отличают ее от красной волчанки.
Гистогенез. Изменения в эпидермисе. выявленные при электронной микроскопии, аналогичны таковым при листовидной пузырчатке, так же как и аутоиммунный статус. Однако при этом заболевании методом прямой иммунофлюоресценции обнаруживают свечение базальной мембраны в результате отложения в ней иммуноглобулина G. а также антинуклеарные антитела, что свойственно аутоиммунным заболеваниям вообще. Th. Van Joost и соавт. (1984), проводя иммуноморфологическое исследование при себорейной пузырчатке, нашли, что в патогенезе этого заболевания лежит первичный дефект функции Т-супрессоров, выражающийся в гиперпродукции аутоантител.
Дифференциальный диагноз. Обыкновенную пузырчатку необходимо отличить от других форм истинной пузырчатки, пемфигоида, болезни Дюринга и других пузырных заболеваний.
В клиническом течении вегетирующей пузырчатки различают классическую (тип Неймана) и доброкачественную (тип Галлопо) формы.
Симптомы. При типе Неймана внезапно, как при вульгарной форме, появляются дряблые пузыри, покрышка которых быстро вскрывается, обнажая ярко-красные эрозии овальной, округлой или неправильной формы, имеющие тенденцию к периферическому росту. Высыпания часто появляются вокруг естественных отверстий и в складках (пахово-бедренных, межъягодичных, подмышечных, под молочными железами, в области пупка). Со временем (на 5-6 день) на поверхности эрозий образуются сочные, мелкие, ярко-красные вегетации со зловонным отделяемым. Количество и размер вегетацирующих эрозий увеличивается. По периферии эрозии могут появляться пустулы. Симптом Никольского у большинства больных положительный.
При доброкачественной вегетирующей пузырчатке (тип Галлопо) очаги поражения преимущественно располагаются на интертригинозных участках кожи и реже - на слизистых оболочках рта. Течение заболевания более благоприятное. Эта форма всегда сопровождается пустулезными и фолликулярными элементами, сливающимися в инфильтрированные бляшки с вегетациями.
Гистопатология. На ранних этапах болезни гистологическая картина в области пузырей и эрозий схожа с наблюдаемой при обыкновенной пузырчатке. Папилломатозные и веррукозные разрастания характеризуются явлениями папилломатоза и акантоза с внутриэпидермальными абсцессами, состоящими из эозинофильных гранулоцитов. При иммуноморфологических исследованиях в межклеточных пространствах эпидермиса у больных обнаруживают отложения IgG.
Дифференциальный диагноз. Вегетирующую пузырчатку Неймана необходимо дифференцировать от обыкновенной пузырчатки, вторичного рецидивного сифилиса, лекарственных токсикодермий (йододерма, бромодерма), вегетирующей формы фолликулярного дискератоза Дарье, хронической семейной доброкачественной пузырчатки Хейли-Хейли.
Листовидная пузырчатка встречается гораздо реже, чем обыкновенная.
Симптомы. Листовидная пузырчатка имеет характерные специфические особенности: появление на неизмененной или слегка гиперсмированной коже поверхностных дряблых пузырей с гонкой покрышкой. Их покрышка быстро разрывается даже при легком прикосновении или под действием давления пузырной жидкости. При этом обнажаются сочные, ярко-красные эрозии с экссудатом, который вскоре ссыхается в слоистые чешуйко-корки. Обширные эрозированные участки, покрытые слоистыми корками, напоминают эксфолиативную эритродермию. Важным клиническим признаком листовидной пузырчатки является повторное, иногда непрерывное, образование поверхностных пузырей под корками на месте прежних эрозий.
Симптом Никольского (впервые данный симптом описан при листовидной форме) хорошо выражен как вблизи очагов поражения, так и на отдаленных участках кожного покрова. Как и при других формах, нарушается общее состояние больных (повышается температура тела, присоединяется вторичная инфекция, развивается кахексия).
Гистопатология. Гистологически при листовидной пузырчатке отмечается акантолиз обычно в зернистом слое или под ним (субкорнеальные щели), выражен акантолиз. В дерме имеется выраженный воспалительный инфильтрат. В межклеточных пространствах эпидермиса выявляют антитела класса IgG.
Дифференциальный диагноз. Листовидную пузырчатку необходимо дифференцировать от эритродермии различного происхождения (вторичные эритродермии, токсикодермии), обыкновенной пузырчатки, герпетиформного дерматита Дюринга (пузырная форма), токсического эпидермального некролиза эритематозной (себорейной) пузырчатки и др.
Эритематозная (себорейная) пузырчатка (синдром Сенира-Ашера) является одним из вариантов истинной пузырчатки, о чем свидетельствуют нередкие случаи перехода ее в обыкновенную или листовидную пузырчатку.
Симптомы. При эритематозной пузырчатке встречаются симптомы таких дерматозов, как эритематозная волчанка, пузырчатка и себорейный дерматит.
Как правило, ранние высыпания возникают на волосистой части головы, коже лица (в области щек или на спинке носа с переходом на прилегающие участки щек, лба), в дальнейшем очаги поражения появляются на туловище. Наблюдаются эритематозные очаги с четкими границами, на поверхности которых имеются тонкие или рыхлые сероватые чешуйко-корки. В случае мокнутия очаги поражения покрываются серовато-желтыми или коричневатыми корками. Корки возникают в результате высыхания экссудата пузырей, которые образуются на очагах поражения или соседних с ними участках кожи. Появляющиеся пузыри часто не заметны как для больного, так и для врача, поскольку они тонкие и дряблые. Они быстро вскрываются и покрываются плотными или рыхлыми корками, могут сливаться между собой или I длительное время оставаться изолированными. Симптом Никольского положителен у большинства больных.
На волосистой части головы высыпания могут быть похожими на себорейный дерматит.
Слизистые оболочки поражаются приблизительно у трети больных. Течение болезни длительное, с ремиссиями.
Гистопатология. При гистопатологическом исследовании выявляются щели или пузыри под роговым или зернистым слоем эпидермиса как при листовидной пузырчатке. Для эритематозной пузырчатки нередко патогномоничным является фолликулярный гиперкератоз.
Методом прямой иммунофлюоресценции в межклеточном пространстве эпидермиса у больных эритематозной пузырчаткой обнаруживаются фиксированные IgG.
Дифференциальный диагноз. Эритематозную (себорейную) пузырчатку необходимо отличить от красной волчанки, себорейной экземы, обыкновенной, листовидной, бразильской пузырчатки, субкорнеального пустулезного дерматоза Снеддона-Уилкинсона.
Лечение пузырчатки
Поскольку пузырчатка является аутоиммунным заболеванием, то и ее лечение должно быть исключительно патогенетическим. В связи с этим современное лечение больных пузырчаткой осуществляется кортикостероидными гормональными препаратами и состоит из двух этапов:
- достижение оптимальных результатов (полное прекращение новых высыпаний, разрешение морфологических элементов) в условиях стационара;
- длительное амбулаторное лечение поддерживающими дозами под тщательным диспансерным наблюдением.
Кортикостероиды назначают в больших ударных дозах в зависимости от тяжести и распространенности процесса, веса больного. По данным разных авторов, доза составляет 1-2 мг/кг веса пациента. Для снижения дозы и побочных эффектов кортикостероидов, а также для повышения эффективности лечения глюкокортикостероиды сочетают с приемом метотрексата.
Сочетание по различным схемам. Некоторые авторы рекомендуют назначать иммунодепрессанты после достижения терапевтического эффекта от кортикостероидов. Другие авторы назначают метотрексат в начале лечения 1 раз в неделю по 10-15 мг.
Иммуносупрессанты, в частности метотрексат, подавляют синтез антител, замедляют аллергические процессы и оказывают неспецифическое противовоспалительное действие. Метотрексат (EBEWE) отличает наиболее выгодное соотношение эффективности и переносимости по сравнению с другими цитостатиками.
В лечении пузырчатки хороший эффект оказывает циклоспорин А (сандиммун-неорал). При этом начальная доза циклоспорина составляет 2,5 мг на 1 кг веса. Эффективность повышается при сочетании циклоспорина с кортикостероидами.
Для повышения терапевтического эффекта кортикостероидов к лечению добавляют системные энзимы (флогэнзим, вобэнзим). Доза зависит от тяжести заболевания и в среднем составляет 2-3 таблетки 3 раза в день.
Для восстановления нарушенного белкового, углеводного и жирового обмена, повышения активности иммунобиологических процессов и уменьшения декальцикуляции к кортикостероидной терапии следует присоединить анаболические гормоны - ретаболил. Ретаболил также стимулирует синтез белка в организме.
Наружно применяют анилиновые красители, кремы, мази, содержащие глюкокортикостероиды и антибиотики, средства, усиливающие эпителизацию.
Для улучшения обменных процессов, микроциркуляции и эпителизации в очагах поражения к базисной терапии некоторые авторы присоединяют лазеротерапию.
Поскольку в сыворотке крови больных активным пемфигусом присутствуют антитела к межклеточному веществу эпидермиса и циркулирующие иммунные комплексы, для удаления этих субстанций из сосудистого русла используются методы плазмофореза, плазмосорбции и гемосорбции.




